Вирус папилломы человека (ВПЧ) является одной из наиболее распространенных инфекций, передаваемых половым путем (ИППП).
Инфекции ВПЧ вызываются ДНК-вирусами семейства Papillomaviridae и поражают кожу, слизистые оболочки половых органов или полости рта (хотя вирус не проникает в кровь). ВПЧ также вызывает несколько видов рака, включая рак шейки матки и гортани, поэтому раннее выявление и профилактическое медицинское вмешательство имеют жизненно важное значение.
"ВПЧ-инфекции и заболевания, связанные с ВПЧ, являются проблемой общественного здравоохранения", - говорит Кэти Ау, доцент кафедры акушерства и гинекологии Орегонского университета. "Это один из немногих видов рака, который можно предотвратить, и своевременное лечение и соответствующий скрининг могут действительно изменить ситуацию в плане заболеваемости и исходов. Мы можем оказать большое влияние на общественное здравоохранение, как с точки зрения скрининга, так и с точки зрения вакцинации". Учитывая, что известно более 100 штаммов ВПЧ, как вакцины и профилактические медицинские мероприятия могут смягчить распространение вируса? Какова наилучшая практика рутинного скрининга, и как будущие вакцинные технологии могут улучшить стратегии профилактики?
Большинство случаев ВПЧ-инфекции протекает бессимптомно (около 70-90% случаев), и около 90% ВПЧ-инфекций проходят самостоятельно. Генитальные штаммы ВПЧ низкого риска могут спровоцировать развитие неблагоприятных состояний, включая генитальные бородавки, вызванные ВПЧ6 или ВПЧ11. Однако персистирующие инфекции могут перерасти в предраковые заболевания и в конечном итоге в рак. Известно, что двенадцать штаммов ВПЧ высокого риска вызывают рак шейки матки, рак ротоглотки (поражает горло, миндалины и/или язык), рак анального отверстия, рак полового члена, рак влагалища и рак вульвы. Именно поэтому скрининг для выявления штаммов ВПЧ высокого риска - в первую очередь ВПЧ16 и ВПЧ18, которые вызывают большинство видов рака, связанных с ВПЧ, - имеет столь важное значение.
Не все пациенты подвержены одинаковому риску развития неблагоприятных состояний здоровья. Факторы риска развития рака включают курение, пожилой возраст, снижение иммунитета, редкое или несвоевременное обследование, отсутствие вакцинации, увеличение числа половых партнеров и инфицирование другими ИППП. Как и в случае с другими ИППП, распространение ВПЧ может быть значительно снижено благодаря использованию средств защиты.
Как проводят скрининг и диагностику ВПЧ в США
Скрининг может помочь врачу проследить за развитием потенциальных предвестников рака и определить, требуется ли хирургическое (или другое) вмешательство. Существует два основных способа обследования пациенток на рак шейки матки: цитология (т.е. Пап-тест) или ВПЧ-тест (на штаммы ВПЧ высокого риска). При проведении Пап-теста врачи берут образец поверхностных клеток с шейки матки, который впоследствии оценивается гистологом. Пап-тест позволяет выявить аномальные клетки в шейке матки. Также может использоваться ко-тест, который проверяет наличие рака шейки матки и может проводиться с помощью цитологии и/или теста на ВПЧ. Тесты на ВПЧ могут включать амплификацию вирусной ДНК (с генотипированием или без него) с помощью ПЦР в режиме реального времени или обычной ПЦР или определение экспрессии специфического онкопротеина ВПЧ с помощью обнаружения мРНК.
Скрининг на ВПЧ шейки матки проводится не раньше, чем пациентке исполнится 21 год, хотя для пациенток с ослабленным иммунитетом (которые подвержены большему риску развития неблагоприятных состояний, связанных с ВПЧ) скрининг может быть начат раньше. В некоторых новых руководствах рекомендуется проводить тест на ВПЧ только у молодых женщин, но чаще всего приходится ждать, пока пациентка станет старше (около 30 лет), если только у нее нет отклонений в результатах Пап-теста. В настоящее время не принято обследовать на ВПЧ лиц мужского пола.
"Поскольку ВПЧ широко распространен, большинство молодых взрослых, которые здоровы и имеют неповрежденную иммунную систему, на самом деле очищаются от инфекции самостоятельно. По этой причине предраковые и раковые поражения, требующие лечения, у молодых взрослых встречаются редко", - поясняет Ау. "Однако если кому-то 30 лет или больше, и у него обнаружен положительный результат на ВПЧ, это, скорее всего, отражает персистирующую инфекцию, связанную с дисплазией".
В настоящее время существуют различные мнения относительно того, что является лучшей практикой для скрининга на ВПЧ. Американское общество кольпоскопии и патологии шейки матки рекомендуют проводить Пап-тест каждые 3 года для пациенток в возрасте от 21 до 29 лет, ко-тест (каждые 5 лет) или первичное тестирование на ВПЧ методом ПЦР в реальном времени (каждые 5 лет) для пациенток в возрасте от 30 до 65 лет.
Американское онкологическое общество выступает за первичное тестирование на ВПЧ каждые 5 лет для пациенток 25 лет и старше. "Основной момент [в скрининге ВПЧ] заключается в том, чтобы не начинать тестирование на ВПЧ в качестве первичного теста, пока пациентка не станет старше, и тогда может быть приемлемым ко-тестирование или только тестирование на ВПЧ", - объясняет Ау. "Клиническое заболевание возникает при персистенции ВПЧ-инфекции, поэтому выявление транзиторной инфекции у молодых взрослых в возрасте до 30 лет имеет меньшее клиническое значение и может привести к чрезмерным или ненужным процедурам".
"Чем больше мы узнаем о ВПЧ и патогенезе заболеваний и инфекций, связанных с ВПЧ, тем больше мы понимаем, что почти все виды рака шейки матки обусловлены ВПЧ, особенно подтипы высокого риска, и мы выявляем больше клинически значимых заболеваний, если ищем ВПЧ, а не проводим цитологию. За последние 5-10 лет в этой области стали проводить тестирование на ВПЧ, а не полагаться на цитологию", - отмечает Ау. Поскольку необычная цитология может быть связана не только с ВПЧ, но и с другими аномалиями, тестирование на ВПЧ иногда рассматривается как более целенаправленный диагностический подход.
Скрининг на ВПЧ не считается стандартным тестом при рутинном обследовании на ИППП. Это объясняется тем, что в отличие от таких ИППП, как гонорея и хламидиоз, не существует непосредственного лечения (например, противовирусного или антибиотического), которое можно назначить пациенту. Таким образом, врачи в основном полагаются на скрининги, чтобы, во-первых, определить, инфицирован ли пациент штаммом высокого риска, и, во-вторых, более тщательно наблюдать за пациентом, если он инфицирован штаммом высокого риска.
Если у пациента положительный тест на ВПЧ, врач может посчитать, что у него повышенный риск развития дисплазии, и наблюдать за ним более тщательно (т.е. врач должен будет чаще проводить скрининг на наличие раковых новообразований, чтобы определить, нужно ли их удалять, и/или определить, требуется ли более агрессивное вмешательство). Если выявлено поражение-предвестник, иссечение (дисплазии) на шейке матки хорошо переносится и значительно снижает риск прогрессирования до рака шейки матки.
Вакцинация против ВПЧ в США
Вакцины являются наиболее эффективным средством профилактики распространения наиболее распространенных штаммов ВПЧ высокого и низкого риска. Вакцина против ВПЧ, имеющаяся в настоящее время на рынке, направлена против 7 из 12 известных штаммов, которые считаются штаммами "высокого риска" развития рака шейки матки, и двух типов (ВПЧ6 и ВПЧ11), вызывающих доброкачественные генитальные бородавки. Ричард Роден, соруководитель программы профилактики и контроля рака во Онкологическом центре Сидни Киммела, говорит, что вакцина против ВПЧ наиболее эффективна, если пациент получает ее до первого случая сексуальной активности. Рекомендуемый возраст для вакцинации - 11-12 лет (хотя вакцину можно вводить с 9 лет и до 45 лет), от 2 до 3 доз. Вакцина может только предотвратить инфекцию, она не может усилить иммунную систему, чтобы очистить уже существующую инфекцию.
Вакцина использует адъювант на основе квасцов и основана на основном капсидном белке ВПЧ - L1. Если этот белок экспрессировать рекомбинантно, он самособирается и образует вирусоподобные частицы, которые внешне выглядят как частицы нативного вируса, но не имеют онкогенной вирусной ДНК внутри. Вирусоподобные частицы содержат защитные нейтрализующие эпитопы, связывающие антитела, которые имитируют нативный вирус. "Эти вирусоподобные частицы очень эффективно активируют иммунную систему, вызывая очень длительный нейтрализующий ответ антител после двух внутримышечных вакцинаций", - пояснил Роден.
"Одна из замечательных особенностей действия вакцины заключается в том, что вирус никогда не попадает в кровь [пациента]. ВПЧ - очень необычная инфекция; вирус растет только в эпителии, или в эпителии слизистой оболочки, в случае с вирусами, вызывающими рак", - говорит Роден. Как же циркулирующие антитела могут обеспечить защиту? "Похоже, что во время полового акта происходят микротравмы слизистой оболочки половых органов, достаточные для того, чтобы вирус мог инфицировать кожу или эпителий". Этих микротравм также достаточно, чтобы антитела сыворотки или плазмы встретились с вирусом и предотвратили начальную инфекцию.
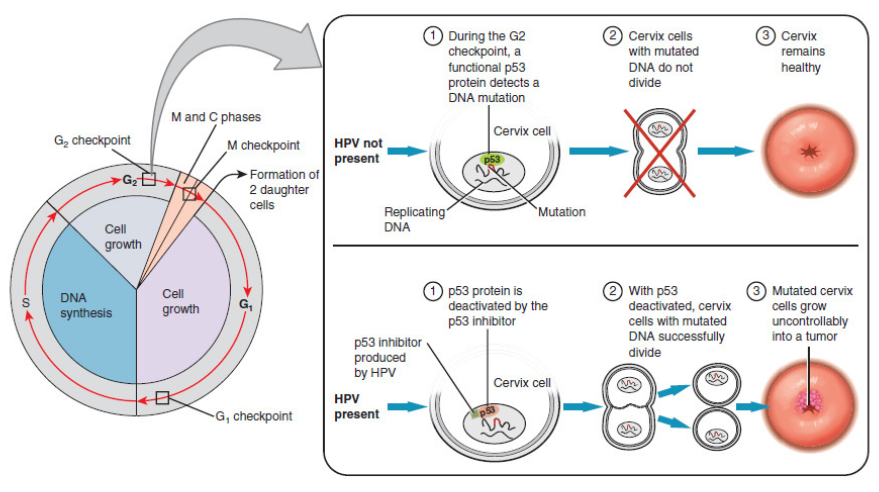
Персистирующие инфекции ВПЧ могут перерасти в предраковые заболевания и в конечном итоге в рак, в то время как некоторые инфекции проходят сами по себе.
Источник: Wikimedia Commons/OpenStax College
В настоящее время ведутся работы по созданию мультивалентных L1 вакцин, направленных на еще большее количество подтипов вируса. Однако Роден отметил, что существует проблема соотношения эффективности и стоимости вакцины, поскольку существует вопрос, как много различных типов вирусоподобных частиц L1 может содержаться в вакцине на основе L1. Помимо охвата оставшихся типов ВПЧ высокого риска, вакцина, способная воздействовать на типы промежуточного риска, значительно расширила бы преимущества иммунизации.
Еще одной серьезной проблемой является доставка вакцин против ВПЧ, особенно в районах с ограниченными ресурсами. "Если бы вы также могли комбинировать вакцину против ВПЧ с другой детской вакциной - уже существуют мультивалентные вакцины, где в одной вакцине содержится несколько антигенов от нескольких различных инфекционных агентов - тогда вы могли бы объединить антиген вакцины против ВПЧ, например, с вакциной против гепатита В, которая обычно вводится в раннем возрасте до начала половой жизни", - говорит Роден.
Технология вакцин будущего также может принести пользу пациентам с персистирующими инфекциями, вызвавшими рак. В исследовании 2023 года в мышиных моделях изучались 3 мРНК-вакцины, направленные против раковых клеток, связанных с ВПЧ. Исследование показало, что с помощью всего одной прививки любая из трех испытанных вакцин успешно уничтожала опухоли у мышей. Более того, большинство мышей оставались свободными от рака на протяжении всего исследования. Исследователи надеются, что в дальнейшем мРНК-вакцины могут быть оценены в испытаниях на людях.
Среди подростков в США уровень вакцинации против ВПЧ вырос с момента первого введения вакцин в 2006 году. В 2019 году более 50% пациенток в возрасте от 13 до 17 лет были полностью привиты от ВПЧ. Хотя поставщики услуг и специалисты в области общественного здравоохранения воодушевлены таким ростом, уровень вакцинации в настоящее время ниже целевого показателя вакцинации, который составляет 80%.
Сангини Шет, доцент кафедры акушерства, гинекологии и репродуктологии Йельской школы медицины и член Йельского онкологического центра, отметила, что, как и в случае с вакциной COVID-19, наличие нескольких доз вакцины может отбить у пациентов желание завершить серию прививок. "Идеальным вариантом было бы наличие вакцины в одной дозе, которая обеспечивает большую защиту, чем серия из нескольких доз, что могло бы повысить эффективность использования", - считает Шет. В настоящее время проводится крупное клиническое исследование эффективности вакцинации одной дозой, однако существующие рекомендации предусматривают введение как минимум двух доз в зависимости от возраста.
Стигма и мифы, окружающие вакцинацию против ВПЧ, также способствуют снижению уровня вакцинации. "Поскольку ВПЧ - это инфекция, передающаяся половым путем, существует стигма вокруг вакцинации таких молодых людей, с неверным предположением, что это может активизировать начало половой жизни или каким-то образом заклеймить подростка как ведущего беспорядочную половую жизнь", - объясняет Шет. "Иногда семьи считают, что их дети не подвержены риску, поэтому вакцина им сейчас не нужна. Мы видим, что существует задержка с введением вакцины, когда она наиболее эффективна, то есть до начала половой жизни". Исследование 2019 года подтвердило это мнение, указав, что вакцина не приводит к более раннему началу половой жизни.
Кроме того, многие взрослые, которые уже сдали положительный анализ на ВПЧ, но не прошли вакцинацию, могут не испытывать желания продолжать иммунизацию. Однако, даже если у кого-то положительный анализ на ВПЧ, он мог быть инфицирован только 1 или 2 штаммами вируса (т.е. маловероятно, что он был инфицирован всеми 9 штаммами, от которых защищает вакцина). "Это профилактическая вакцина. Она не заставит исчезнуть существующую ВПЧ-инфекцию, но она может защитить от будущих инфекций", - добавляет Шет.
Хотя ВПЧ считается довольно распространенным среди сексуально активных взрослых, и в 2018 году в США было зарегистрировано 43 миллиона случаев инфекций, все еще существует стигма, связанная с положительным результатом теста на этот вирус. "Многие люди испытывают чувство стыда, когда у них диагностируют ВПЧ, но я думаю, что полезно знать, что это исключительно распространенное заболевание. Некоторые гинекологи называют его обычной "простудой" шейки матки", - говорит Ау. "Я надеюсь, что [стигма, связанная с этим вирусом] не помешает людям обратиться за медицинской помощью, пройти тестирование или сделать скрининг на рак шейки матки".

