Человеческие существа рождаются с врожденным желанием, наиболее ярко проявляющимся в раннем детстве, исследовать, что именно находится у них в носу.
Те из нас, кто вырастает в клинических микробиологов или специалистов по профилактике инфекций, распространяют этот интерес на носы других людей. Хотя многие люди могут задаться вопросом, зачем это делать, клиническому микробиологу приходит в голову следующий вопрос: какой метод мне использовать?
Метициллин-резистентным золотистым стафилококком (MRSA) инфицированы около 5-10% людей, и одним из наиболее распространенных мест колонизации являются носовые ходы. Для людей, которые тяжело больны и нуждаются в госпитализации в отделение интенсивной терапии или подвергаются хирургическому вмешательству, колонизация MRSA (или даже метициллин-чувствительного S. aureus, MSSA) является фактором риска развития впоследствии серьезной стафилококковой инфекции, которая может привести к смерти. Например, только в США около 20 000 человек в год умирают от серьезных инфекций, вызванных MRSA. Поэтому при определенных обстоятельствах, если у вас в носу есть MRSA (или MSSA), вам необходимо избавиться от него.
Вопрос о том, при каких обстоятельствах следует проводить скрининг пациентов на MRSA (или MSSA), активно обсуждается, и некоторые утверждают, что в большинстве случаев он не оправдывает значительных затрат, необходимых для его эффективного проведения. Также отмечается, что средства, направленные на борьбу с одним организмом (например, S. aureus), могут быть лучше потрачены на такие мероприятия, как предоперационная антисептическая обработка, которая поможет предотвратить и другие виды инфекций. Еще одна причина, по которой клинический микробиолог может захотеть провести скрининг на MRSA в определенных группах пациентов, - это требования к медицинскому учреждению, где он работает, или решение службы инфекционного контроля его учреждения тестировать всех пациентов в определенных отделениях больницы.
Чтобы обследовать носы других людей на наличие S. aureus, сначала нужно взять мазок из носа пациента - но каким тампоном? Обычно используются тампоны с рионовым наконечником или флокированные тампоны. Есть данные, что флокированные тампоны могут повысить эффективность скрининга на MRSA по сравнению с традиционным вискозным тампоном/гелевой транспортной системой, однако в одном небольшом лабораторном сравнении результаты были практически равнозначными между тампонами с вискозным наконечником и флокированными тампонами (в данном случае eSwabs). Хотя eSwabs хорошая система для забора образцов и, возможно, имеет определенные преимущества перед традиционными тампонами, применять их стоит, если только доказательства в их пользу являются убедительными. Стоит отметить, что взятие мазков из нескольких анатомических мест повышает чувствительность (и стоимость).
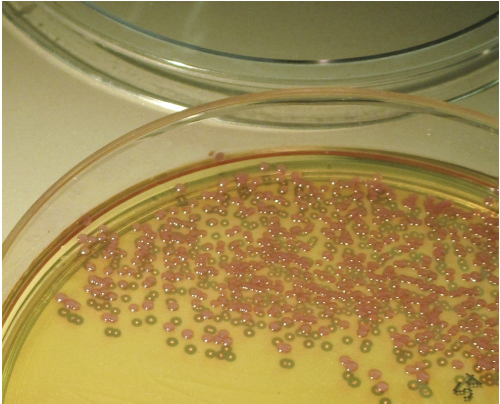
Основной точкой расхождения мнений является решение о том, как тестировать мазки: молекулярный тест или культуральный метод. В сотнях лабораторий культуральные методы преобладают над молекулярными, особенно культуральные методы с использованием хромогенных селективных сред. Также могут использоваться обычные культуральные среды (агар с бараньей кровью TSB или колумбийский агар с налидиксовой кислотой), особенно при поиске как MSSA, так и MRSA. Результаты культурального метода обычно доступны через 20-24 часа. Исследования также показали, что чувствительность можно повысить, если сначала провести обогащение: короткое культивирование в бульонной среде перед посевом на агар улучшает результаты, хотя это требует определенных затрат, дополнительных трудозатрат и увеличивает время выполнения процедуры. Большинство культуральных методов позволяют выявить резистентность, опосредованную как mecA-, так и mecC (хотя использование сред, не являющихся селективными для метициллин-резистентных организмов, и анализ на PBP2a не позволяют этого сделать).
Молекулярное тестирование, например, ПЦР на MRSA/MSSA может предложить улучшенную чувствительность и укороченное время по сравнению с культуральным методом, но при заметно более высокой стоимости каждого теста. Молекулярное тестирование во многих исследованиях демонстрирует улучшенную чувствительность по сравнению с культуральным, но специфичность не так высока по сравнению с культуральным.
Существует два подхода к применению молекулярных тестов на MRSA, каждый из которых имеет свои преимущества и недостатки. Однолокусное тестирование направлено на последовательности, охватывающие кассетную хромосому стафилококка, которая обычно содержит mecA (SCCmec) и orfX (примыкает к SCCmec в S. aureus). Изменчивость последовательности SCCmec может привести к ложноотрицательным результатам, когда праймеры для анализа имеют низкую аффинность к измененной последовательности, несмотря на наличие функционального mecA. Однолокусное тестирование также приводит к некоторым ложноположительным результатам, когда сайты связывания праймеров SCCmec не повреждены, но mecA отсутствует или кассета частично удалена.
Мультилокусное тестирование оценивает отдельно S. aureus (с использованием термостабильной нуклеазы (nuc) или другой консервативной последовательности генов S. aureus) и гены резистентности (mecA и, в некоторых анализах, также mecC). Этот подход имеет тот недостаток, что образцы, включающие как MSSA, так и другой вид стафилококка, положительный по mecA (например, S. epidermidis), будут ложно положительными для MRSA - в некоторых лабораториях все положительные результаты молекулярного анализа проверяются с помощью культуры для подтверждения.
Возможно, главным недостатком молекулярного тестирования является стоимость. Оно значительно дороже культурального, а объем проводимых тестов может быть огромным в зависимости от целевых групп пациентов. Эти многочисленные факторы способствуют постоянным дебатам о стоимости и преимуществах скрининга на MSSA/MRSA. Если скрининг признан целесообразным, стоят ли дополнительные расходы на молекулярное тестирование повышения чувствительности? Как интерпретировать старые исследования, учитывая значительное снижение распространенности MRSA за последние 10-15 лет? Следует ли вместо этого потратить деньги на сокращение числа инфекций, связанных с оказанием медицинской помощи, что позволит бороться с многочисленными микроорганизмами?