Все ли клетки в бактериальной популяции идентичны?
Когда речь идет об антибиотикорезистентности, ответ на этот вопрос с клинической точки зрения неутешителен - "нет". В одной популяции могут быть клетки, чувствительные к определенному антибиотику, и клетки, резистентные к нему. Бактерии, обладающие такой мешаниной чувствительности к антибиотикам, - явление, известное как гетерорезистентность, - трудно обнаружить и еще труднее лечить. Именно это коварство побудило некоторых ученых, например Дэвида С. Вайса, директора Центра антибиотикорезистентности Университета Эмори, рассматривать гетерорезистентность как следующий рубеж в борьбе с устойчивостью к антибиотикам.
"В будущем количество смертей из-за резистентности к антибиотикам будет расти; к 2050 году их число может достигнуть 10 миллионов в год", - заявил Вайс во время научной сессии на конференции ASM Microbe 2024. Однако "все может быть еще хуже, если принять во внимание гетерорезистентность и другие особенности поведения субпопуляций, которые сейчас даже не классифицируются как резистентность".
Гетерорезистентность - когда один бактериальный штамм содержит как чувствительные, так и резистентные клетки - встречается среди различных бактерий и в контексте применения целого ряда антибиотиков: фторхинолонов, аминогликозидов, β-лактамов и других. Это явление определяется как наличие небольшой резистентной субпопуляции бактерий с 8-кратным увеличением минимальной ингибирующей концентрации (МИК) для препарата по сравнению с основной чувствительной популяцией (хотя величина этого увеличения варьирует в зависимости от исследований). Пересекается ли МИК с величиной брекпойнта антибиотика (заранее определенным диапазоном, который классифицирует организм как чувствительный или нет), является важным фактором, наряду с уровнем частоты резистентных клеток.
Гетерогенность, присущая гетерорезистентности, может развиваться по-разному. Например, у некоторых грамотрицательных бактерий клетки усиливают гены резистентности (например, β-лактамазы), увеличивая число копий, доступных для борьбы с препаратом, и порождая устойчивые субпопуляции. Мутации или изменение экспрессии мишеней антибиотиков, транспортеров или основных генов в клетках, а также кофакторов, связанных с их функционированием, являются другими потенциальными механизмами. Вайс подчеркнул, что несколько вариантов систем резистентности могут одновременно способствовать гетерорезистентности. "Меня учили, что если взять одну колонию и вырастить [ее], то каждая [клетка] будет делать одно и то же", - сказал он. "Но, похоже это не так, все гораздо сложнее".
Проблематичность (и клиническая сложность) гетерорезистентности заключается в том, что она нестабильна - количество устойчивых клеток увеличивается и уменьшается в зависимости от наличия или отсутствия антибиотика. В гетерорезистентной популяции "чувствительные клетки обычно растут быстрее, а резистентные клетки обычно несут затраты на функционирование (в оригинале статьи - затраты на фитнесс - прим.ред.) - когда нет препарата, резистентные клетки находятся в невыгодном положении", - объясняет Вайс. "Но если вы добавляете антибиотик, все меняется и теперь только резистентные клетки могут выжить. Несмотря на то, что у них есть недостатки, они все равно единственные, кто может расти, и в итоге они берут верх".
Поскольку бактерии могут производить как резистентные, так и чувствительные клетки, если снова убрать антибиотик, чувствительная популяция быстро вырастет и вытеснит резистентную. Более того, устойчивые бактерии могут вернуться к чувствительному фенотипу, если, например, уменьшить экспрессию генов резистентности или развить компенсаторные мутации, которые смягчают фитнес-стоимость резистентности, когда сопротивляться нечему.
Такая изменчивость становится диагностическим кошмаром. Хотя изолят может быть устойчивым у пациента, как только его отбирают и подготавливают для проведения анализа на чувствительность к противомикробным препаратам (AST), в ходе которого его сначала выращивают на среде, не содержащей антибиотиков, количество резистентных клеток снижается до исходного уровня, по сути исчезая на общем фоне. Из-за этого в клинических условиях изолят может быть классифицирован как чувствительный, в то время как он является резистентным, что дает неточное представление о бактериях, вызвавших инфекцию у пациента, и открывает путь к неудачному лечению.
Основное опасение связано с тем, что гетерорезистентные клетки могут незаметно размножаться под воздействием антибиотика, создавая ситуацию, когда препарат перестает быть эффективным. Математическое моделирование позволяет предположить, что это вполне вероятно, и несколько исследований, посвященных изучению гетерорезистентности у Staphylococcus aureus и Acinetobacter baumanii, в частности, также подтвердили возможность такого печального исхода. Например, ретроспективный анализ пациентов с детской лейкемией, у которых инфекции кровотока были вызваны S. epidermidis, показал, что гетерорезистентность к ванкомицину повышает риск неудачного лечения и плохого клинического ответа.
У мышей колистин - антибиотик последнего выбора при грамотрицательных инфекциях - не смог спасти животных, зараженных гетерорезистентными штаммами карбапенем-резистентной Klebsiella pneumoniae. Другие исследования показали, что стресс, вызванный врожденной иммунной защитой хозяина, может косвенно отбирать резистентную субпопуляцию гетерорезистентных бактерий во время инфекции, даже в отсутствие лечения антибиотиками. В результате, когда препарат используется для лечения он уже не действует. Эти данные свидетельствуют о том, что хозяин может играть определенную роль в развитии и поддержании гетерорезистентности in vivo.
Хотя гетерорезистентность появилась на научном радаре с 1947 года, у исследователей до сих пор остается много вопросов о ее клиническом воздействии, в том числе о том, что она означает с точки зрения заболеваемости и смертности пациентов и насколько широко распространена. "Распространенность гетерорезистентности [очень] разнообразна, о ней мало сообщают и она недооценена", - комментирует Вантида Хуанг, профессор фармацевтического колледжа Мидвестернского университета. В зависимости от исследования, препарата, бактерий и методов обнаружения, оценки распространенности гетерорезистентности варьируют от долей процента до 60% проанализированных изолятов". Вайс подчеркивает, что необходимо проводить больше исследований с участием пациентов, чтобы получить достоверную информацию об этих пробелах в знаниях и, в свою очередь, о всех масштабах кризиса антимикробной резистентности.
Есть причина, по которой многое в гетерорезистентности остается неясным: изучать и выявлять ее сложно. Во многом это связано с отсутствием стандартных методов обнаружения. "Существует множество различных отдельных тестов, которые мы используем", - пояснил Хуанг. "Но с чем мы до сих пор не можем справиться, так это с осуществимостью протокола, позволяющего выявлять гетерорезистентность в клинической лаборатории", чтобы врачи могли использовать ее для обоснования планов лечения.
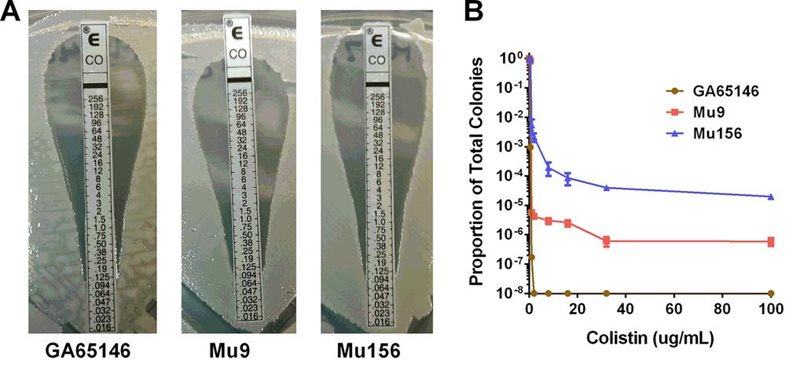
E-тесты и PAP для колистин-гетерорезистентных штаммов K. pneumoniae (Mu9, Mu156) по сравнению с чувствительным штаммом (GA65146). С помощью E-тестов не удалось выявить резистентные субпопуляции, а с помощью PAP - удалось. Источник: Band V.I., et al./mBio, 2018
В настоящее время золотым стандартом выявления гетерорезистентности является популяционный анализ профиля (PAP), при котором культуры бактерий помещаются на агаровые чашки с 2-кратным увеличением концентрации антибиотика; на основании доли выживших бактерий при концентрации, превышающей брекпойнт, изолят классифицируется как резистентный, чувствительный или гетерорезистентный. Хотя этот анализ количественно определяет долю резистентной субпопуляции, что является ключевым аспектом для определения гетерорезистентности, его проведение занимает несколько дней и является дорогостоящим.
Другие методы (тесты и диско-диффузионный анализ) не являются количественными и выявляют резистентные субпопуляции только с высокой степенью распространенности, в то время как те, что присутствуют с низкой степенью распространенности, могут остаться незамеченными. Действительно, большинство методов AST основаны на предположении, что все бактериальные клетки в изоляте одинаковы. Как правило, они недостаточно чувствительны, чтобы уловить гетерогенность, характерную для гетерорезистентности, когда резистентная субпопуляция может составлять лишь небольшую часть клеток. В зависимости от используемого теста и распространенности резистентных клеток могут возникать расхождения в классификации изолята, что может привести к путанице в выборе оптимального лечения.
Есть новые достижения, которые могут устранить некоторые из этих недостатков. Молекулярные методы, основанные на ДНК микроорганизмов (например, капельная цифровая ПЦР, полногеномное секвенирование), являются возможной альтернативой, поскольку они могут быть быстрыми, относительно дешевыми и всеобъемлющими. Недостатком этих методов является то, что они опираются на генотипические маркеры резистентности, некоторые из которых могут быть неизвестны для определенных пар бактерий и антибиотиков, и есть случаи, когда фенотипические изменения могут не быть результатом заметных генетических изменений. Другие стратегии предполагают использование искусственного интеллекта для повышения эффективности и чувствительности обнаружения, например, объединение микроскопии с искусственным интеллектом для классификации чувствительных и устойчивых фенотипов вплоть до отдельной клетки.
"Сейчас отсутствует единый стандарт методов валидации, которые можно было бы использовать в клинических лабораториях. Создание таких методов очень важно для определения гетерорезистентности", - считает Хуанг.
С улучшением диагностики приходит и улучшение лечения - возможность легко определить, является ли человек носителем гетерорезистентного изолята, может вооружить медицинских работников информацией, необходимой для быстрого и эффективного лечения пациентов. Что представляет собой это лечение, требует дополнительного рассмотрения. Исследования показывают, что комбинированная антибиотикотерапия является многообещающим подходом, особенно если речь идет о бактериях, проявляющих гетерорезистентность к нескольким препаратам - препарат может не работать против одной субпопуляции, но быть эффективным против другой.
Хуанг отмечает, что решения, скорее всего, будут многофакторными, включая использование методов прецизионной медицины, поиск эффективных методов обнаружения с низкими трудозатратами и открытие новых антибиотиков для расширения спектра доступных методов лечения. По мнению Хуанга, решение этой проблемы в конечном итоге будет коллективным. "Все мы можем подумать о том, что мы можем сделать для преодоления гетерорезистентности".