Женщина 28 лет поступила в отделение неотложной помощи с лихорадкой, ознобом и сыпью.
За два дня до обращения появилась макулопапулезная сыпь, начинавшаяся на голенях, затем распространившаяся на живот, грудь и руки. При поступлении у нее была боль в левом колене и правом локте, боль возникала при ходьбе. Пациентка не отмечала боли в шее, головной боли, затуманенного зрения. В анамнезе - бактериальный менингит в возрасте 10-12 лет. При физикальном осмотре пациентка не испытывала дистресса, у нее была лихорадка низкой степени (38,2 °C) с нормальным пульсом и артериальным давлением. Ее колени были опухшими, теплыми и болезненными на ощупь с ограниченным диапазоном движения. У нее были обнаружены круглые эритематозные папулы и бляшки, некоторые с центральной пурпурой, преимущественно на обеих ногах, а также на спине и руках.
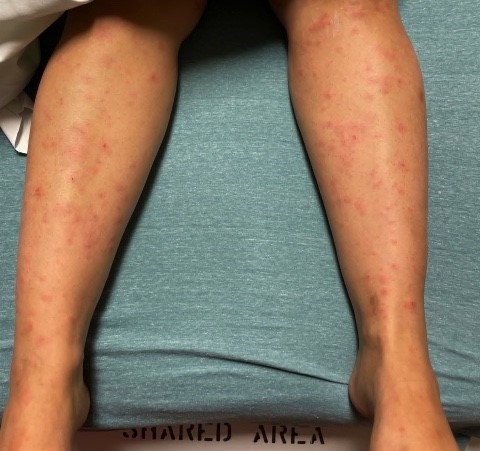
Макулопапулезная сыпь с центральной пурпурой на обеих ногах.
Первые анализы показали: лейкоциты 11,24/л, гемоглобин 10,2 г/дл, тромбоциты 172/л. Маркер острого воспаления, С-реактивный белок был повышен (24,7 мг/дл), СОЭ составляла 30 мм/час. В одном из двух посевов крови при поступлении были обнаружены Neisseria meningitides.
Первоначально пациентка начала принимать ванкомицин и пиперациллин-тазобактам, а затем была переведена на 7-дневный курс цефтриаксона. Последующие посевы крови были стерильными. По поводу поражений кожи была проведена консультация дерматолога, а биопсия поражения бедра выявила лейкоцитокластический васкулит. По поводу отека левого колена и правого локтя была проведена консультация ортопеда. Рентген выявил следы выпота в обоих суставах. Пункция обоих суставов была безуспешной. Во время госпитализации у пациентки развилась острая почечная недостаточность, вызванная острым тубулярным некрозом, которая улучшилась перед выпиской. Лихорадка прошла, припухлость и боль в суставах уменьшились перед выпиской. Во время госпитализации у пациентки периодически возникали головные боли, но она отрицала наличие боли/ригидности в шее, и ей не потребовалась люмбальная пункция. Она была выписана с профилактическим приемом амоксициллина.
Через два месяца после выписки пациентки было проведено иммунологическое обследование с проведением анализов на гуморальный и комплементсвязывающий иммунодефицит. Общий уровень комплемента (CH50) оказался низким - 15 Ед/мл, в то время как C3 и C4 были в норме, что говорит о дефиците терминальных компонентов комплемента. Показатели гуморального иммунитета были в норме.
Обсуждение
Менингококкемия без менингита встречается у 20-30% пациентов с инвазивным менингококковым заболеванием. У данной пациентки были признаки инвазивного заболевания: макулопапулезная сыпь, поражение суставов и почек. Однако ее заболевание не достигло уровня септицемии или диссеминированного внутрисосудистого свертывания, вероятно, потому, что она обратилась достаточно рано в ходе инфекции. Предшествующая история бактериальной менингитной инфекции вызвала подозрение на дефицит терминальных компонентов комплемента, который позже был подтвержден низким уровнем CH50.
У пациентов с дефицитом терминальных компонентов комплемента (C5-C9) вероятность развития менингококковой инфекции в 1 400-10 000 раз выше, а у 40-50% из них могут быть рецидивирующие инфекции. Дефицит других компонентов пути комплемента, таких как С3 и С4, особенно при системной красной волчанке (СКВ), и пропердина (промотора альтернативного пути комплемента) может привести к инвазивному менингококковому заболеванию. Пациенты с анатомической или функциональной аспленией и пациенты, получающие терапию экулизумабом, также подвержены повышенному риску.
Neisseria meningitidis - грамотрицательный диплококк, облигатный патоген человека, который также является обычным комменсалом человека, встречающимся в носоглотке у 3-25% населения. Менингококковая болезнь чаще всего проявляется в виде менингита (40-65%) и менингококкемии (20-30%), за которыми следуют пневмония (10%), септический артрит (2%) и хроническая менингококкемия.
Основным фактором вирулентности, связанным с менингококковым заболеванием, является капсульный полисахарид, который классифицируется на 13 серогрупп (A-L, W-135, X, Y, Z).5 Серогруппы A, B, C, W-135, X и Y связаны с инвазивным заболеванием, и распространенность каждой серогруппы географически различна. Диагноз ставится путем визуализации грамотрицательных диплококков в окраске по Граму из ЦСЖ или другой стерильной жидкости организма, а также путем культивирования этих стерильных жидкостей организма.
Стоит отметить, что внутривенные антибиотики могут стерилизовать менингококки в ЦСЖ в течение 3-4 часов после введения. Передача инфекции происходит через крупные респираторные капли и прямой контакт с носителями инфекции. Заболевание, особенно среди пациентов высокого риска с дефицитом комплемента, можно предотвратить с помощью менингококковой конъюгированной вакцины. Профилактика рифампином, цефтриаксоном, ципрофлоксацином или азитромицином рекомендуется для близких контактов независимо от статуса вакцинации.
