Выявление Pneumocystis jirovecii у пациентов с ослабленным иммунитетом имеет решающее значение для лечения пневмонии, вызванной Pneumocystis jirovecii (PCP), и предотвращения инвазивной инфекции.
Однако клиническая диагностика PCP может быть затруднена, поскольку симптомы неспецифичны. Существует несколько лабораторных методов, которые могут быть использованы для диагностики PCP, и в данной статье обсуждаются их преимущества и ограничения.
Возбудителем пневмоцистной пневмонии (PCP) является грибок Pneumocystis jirovecii. P. jirovecii является оппортунистическим патогеном, что означает, что он обычно не вызывает заболевания у здоровых людей. Первоначально P. jirovecii был известен как P. carinii, отсюда и название PCP (Pneumocystis carinii pneumonia), которое до сих пор часто используется. PCP в основном поражает людей с ослабленным иммунитетом. Способ передачи Pneumocystis до конца не изучен, но существует гипотеза, что люди заражаются в раннем возрасте, например, уже в 7 месяцев. Об этом говорится в исследовании, в котором 83% 7-месячных детей имели антитела к P. jirovecii. Присутствие P. jirovecii у здоровых людей на раннем этапе жизни в основном носит латентный характер до тех пор, пока не возникнут благоприятные условия для размножения этого микроорганизма, а это, в основном, иммунокомпрометированный статус, связанный с ВИЧ, трансплантацией солидных органов, трансплантацией стволовых клеток или другими иммунокомпрометированными состояниями, которые реактивируют микроорганизмы, повышая риск заболевания.
Важно диагностировать инфекцию P. jirovecii, поскольку она может стать причиной тяжелых случаев заболевания и летального исхода, особенно среди пациентов с ослабленным иммунитетом. Если не лечить инфекцию у этих пациентов, она может привести к тяжелым последствиям. В частности, у нелеченых ВИЧ-инфицированных P. jirovecii может привести к таким осложнениям, как внелегочная пневмоцистная пневмония - состояние, при котором этот микроорганизм поражает различные ткани организма, такие как тимус, печень, лимфатические узлы, селезенка и другие внелегочные области.
PCP очень трудно диагностировать клинически из-за его неспецифической картины. Например, среди общих симптомов - постоянная или периодическая лихорадка, прогрессирующая одышка, гипоксемия (низкий уровень кислорода в крови), непродуктивный кашель, усталость и потеря веса, которые могут быть связаны с другими заболеваниями. Клинический диагноз ставится в основном рентгенологически с помощью компьютерной томографии высокого разрешения, рентгенографии или УЗИ. Однако рентгенограммы грудной клетки могут быть нормальными, особенно на ранних стадиях заболевания. Проблемой лабораторной диагностики PCP является отсутствие рутинного метода культивирования P. jirovecii; без рутинного метода культивирования in vitro сложнее проводить исследования и разрабатывать тест на чувствительность к антимикробным препаратам для этого организма.
Лабораторная диагностика PCP
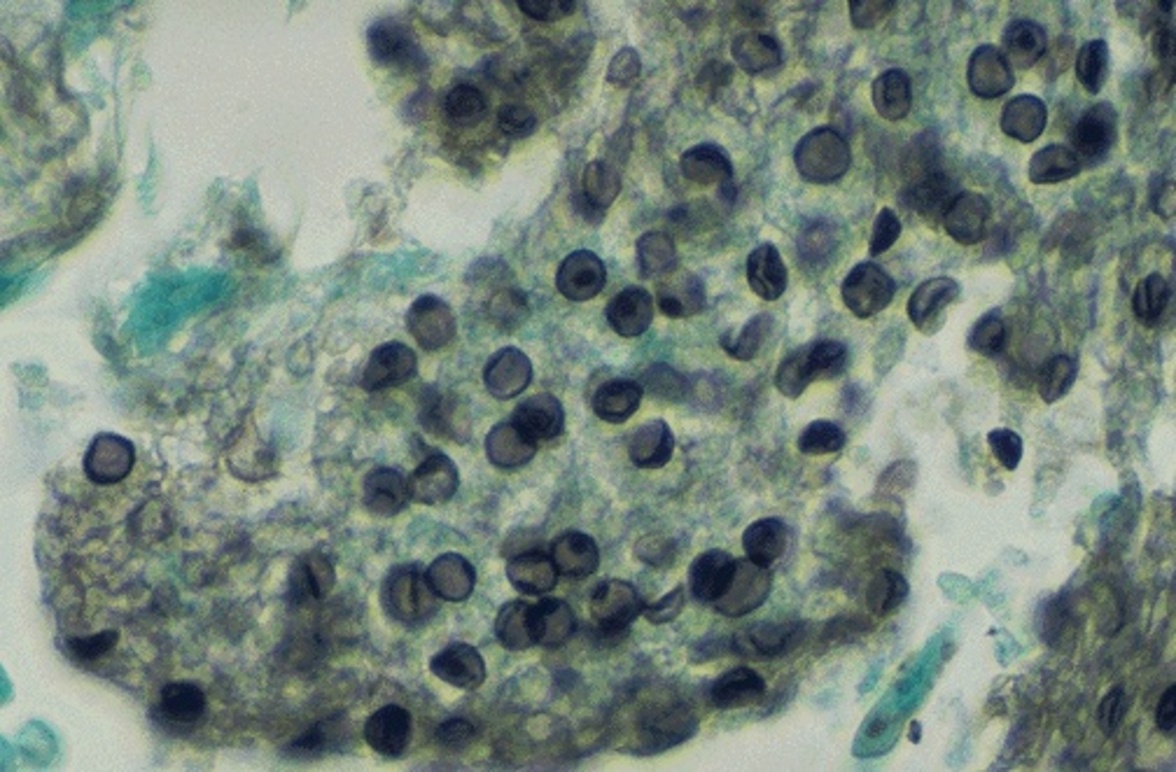
Микроскопия
До появления ПЦР лабораторная диагностика PCP проводилась в основном с помощью микроскопии, которая предполагает непосредственное наблюдение за образцами дыхательных путей или биоптатами легкого для выявления P. jirovecii (цисты; 5-8 мкм) или трофических форм (1-4 мкм). Хотя микроскопия остается золотым стандартом, особенно во многих клинических лабораториях с ограниченными ресурсами, ее более низкая чувствительность по сравнению с ПЦР является проблемой, и большинство клинических микробиологических лабораторий постепенно внедряют ПЦР путем приобретения этого оборудования или отправки образцов в референс-лаборатории для ПЦР в качестве дополнительного теста на PCP. Микроскопия включает в себя различные окрашивания, такие как калькофлюоровое белое и окрашивание по типу Гимзы, а также иммунофлюоресцентные окрашивания, которые доступны в лабораториях клинической микробиологии. В патологоанатомических лабораториях регулярно проводятся такие окрашивания, как гематоксилин и эозин, периодическая кислота Шиффа, Папаниколау и метенаминовое серебро Грокотта. Преимущества этих окрашиваний заключаются в быстром времени выполнения, что очень важно для диагностики PCP у пациентов с ослабленным иммунитетом.
ПЦР
Молекулярное тестирование более чувствительно, чем микроскопия, но обычно проводится в референс-лабораториях или лабораториях с развитой инфраструктурой. Примером может служить ПЦР с использованием респираторных образцов, таких как индуцированная мокрота, бронхо-альвеолярный лаваж (БАЛ) и легочные ткани. В обычной ПЦР используются специфические праймеры, нацеленные на консервативную область генома P. jirovecii. В настоящее время существует более современная и быстрая ПЦР в реальном времени, которая легче и точнее обнаруживает и количественно определяет ДНК P. jirovecii в клинических образцах. Преимуществом как обычного анализа, так и ПЦР в реальном времени является высокая чувствительность - ДНК P. jirovecii может быть обнаружена в образцах, которые не были бы положительными при микроскопии.
Биомаркер бета-D-глюкан
Для подтверждения диагноза PCP обычно проводится тестирование образцов сыворотки на наличие биомаркера бета-D-глюкана. Бета-D-глюкан - это полисахаридный компонент клеточной стенки грибков, используемый для диагностики инвазивной грибковой инфекции, включая P. jirovecii. Отрицательный результат микроскопии респираторных образцов при положительном бета-D-глюкане в сыворотке может свидетельствовать о наличии активной инвазивной грибковой инфекции, включая Pneumocystis, что дает основание направить на ПЦР на P. jirovecii в референс-лабораторию, если таковая отсутствует в лаборатории.
Ограничения при обнаружении P. jirovecii
Рекомендуемые образцы для диагностики PCP - бронхо-альвеолярный лаваж (БАЛ) или биопсия ткани легкого. Однако забор этих образцов требует инвазивных процедур. Эти инвазивные процедуры могут быть невыполнимы у пациентов с ослабленным иммунитетом, например, у пациентов с тромбоцитопенией и гематологическим раком. Поэтому было бы полезно иметь проверенные неинвазивные или минимально инвазивные образцы для выявления P. jirovecii, такие как индуцированная мокрота или кровь. В настоящее время мокрота используется клиническими микробиологическими лабораториями для выявления Pneumocystis как микроскопически, так и с помощью ПЦР, но ее исследование менее чувствительно, чем исследование БАЛ. Хотя микроскопия (включая методы иммунофлюоресценции) является золотым стандартом для выявления Pneumocystis, ее недостатком является более низкая чувствительность, особенно среди
среди не ВИЧ-инфицированных лиц с низкой грибковой нагрузкой.
Недостатком обычной ПЦР является то, что наличие ДНК PCP не позволяет отличить активную инфекцию от колонизации. Однако эта проблема решается с помощью qPCR-тестирования в реальном времени, которое позволяет количественно определить бремя PCP в образце и отличить активную инфекцию от колонизации. Ограничение тестирования на наличие бета-D-глюкана заключается в том, что он не является специфичным для P. jirovecii, поскольку присутствует и в других грибковых организмах, а ложноположительные результаты могут возникать из-за перекрестной реакции с другими соединениями, присутствующими в сыворотке пациента, особенно среди пациентов, проходящих гемодиализ с использованием целлюлозных мембран, пациентов, получающих иммуноглобулин, и пациентов, имеющих контакт с марлей, содержащей глюкан. Таким образом, анализ на бета-D-глюкан используется только в качестве вспомогательного теста для PCP, при этом требуется проведение специфических для PCP тестов, таких как ПЦР.