21-летний мужчина, не имеющий в прошлом серьезных заболеваний, поступил в отделение неотложной помощи с острой гипоксемической дыхательной недостаточностью.
Он также сообщил о продуктивном кашле с зеленой мокротой и непреднамеренной потере веса на 30 фунтов за последние 5 месяцев. При поступлении насыщение кислородом было на уровне 80, а первоначальные анализы показали молочнокислый ацидоз и реактивный ВИЧ Ag/Ab. Его вирусная нагрузка ВИЧ составляла 1 359 029 копий/мл при количестве CD4 37 клеток/мм3 .
Обследование включало рентгенографию грудной клетки и КТ грудной клетки, которые выявили левосторонний пневмоторакс и диффузные помутнения с рассеянными участками консолидации. На основании клинической картины и количества CD4 <200 клеток/мм3 пациент начал принимать триметоприм/сульфаметоксазол (TMP/SMX) для профилактики пневмонии. Был проведен бронхоальвеолярный лаваж, но бактериальные и грибковые культуры не дали роста. На 5-й день госпитализации левосторонний пневмоторакс сохранялся, более того, сформировался правосторонний пневмоторакс, и пациенту была проведена видеоассистированная торакоскопическая операция и плевродез.
Во время операции в верхушке верхней доли левого легкого был обнаружен разрыв и была выполнена ограниченная апикальная клиновидная резекция. Патологоанатомическое исследование резекции показало наличие пенистых альвеол, заполненных экссудатом. При окрашивании были обнаружены чашеобразные организмы, подтверждающие наличие Pneumocystis jirovecii. Пациент продолжал принимать TMP/SMX в течение 21 дня и был освобожден от дополнительного кислорода, а последующее наблюдение было запланировано на базе ВИЧ клиники.
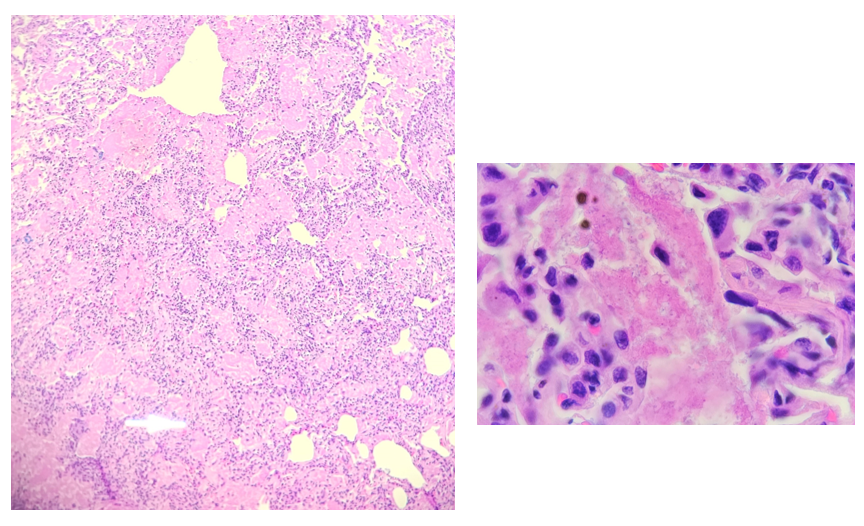
Иллюстрация 1. Окрашивание срезов легочной ткани показывают альвеолярные пространства, заполненные
розовым, пенистым аморфным материалом (увеличение 20х и 100х).
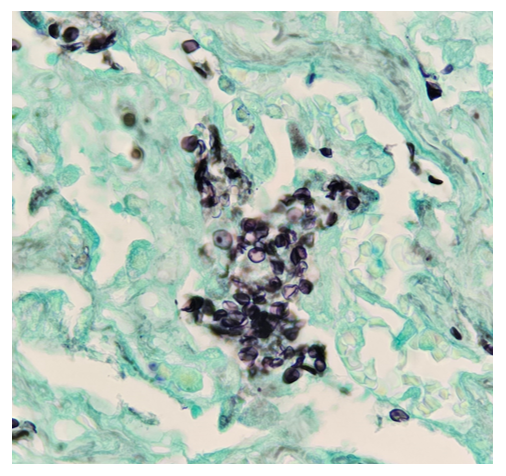
Иллюстрация 2. Окрашивание показывает альвеолярные пространства, заполненные микроорганизмами 4 - 6 микрон, кисты в форме чашки/лодки (100-кратное увеличение)
Обсуждение
Пневмония, вызванная Pneumocystis jirovecii (PCP пнревмония), является опасной для жизни инфекцией, встречающейся у пациентов с ослабленным иммунитетом, причем примерно треть пациентов являются ВИЧ-положительными. Хотя частота случаев этой инфекции у ВИЧ-положительных пациентов снижается благодаря современным методам лечения, она все еще часто встречается у недиагностированных ВИЧ-положительных пациентов, которые обращаются к врачу на поздних стадиях заболевания.
Клинически PCP-пневмония у пациентов с ослабленным иммунитетом характеризуется одышкой, тахипноэ, кашлем и лихорадкой. Особенности визуализации грудной клетки включают двусторонние интерстициальные инфильтраты и вид "матового стекла" на КТ. Поскольку пневмоцисты чрезвычайно сложно культивировать, диагноз ставится на основании клинических данных с подтверждением путем окрашивания или ПЦР-теста бронхоальвеолярной лаважной жидкости или биоптата легкого.
Окрашивание, которое может быть использовано для выявления PCP пневмонии, включает окрашивание серебром метенамина по Грокотту-Гомори (GMS), окрашивание калькофлюоровым белым (CW), окрашивание толуидиновым синим O (TBO), причем окрашивание GMS и CW имеет самую высокую чувствительность. При окрашивании GMS стенка кисты Pneumocystis выглядит черной с "раздавленным шариком для пинг-понга" или в форме полумесяца.
При подозрении на PCP-пневмонию у пациентов следует начать лечение препаратами TMP/SMX, пока не завершено обследование. Кортикостероиды также могут быть добавлены к схеме лечения у пациентов с более тяжелыми респираторными симптомами. После завершения 21-дневного курса терапии ВИЧ-положительным пациентам с числом CD4+ менее 200 для профилактики следует продолжить прием более низкой дозы TMP/SMX.
